ホーム > 医科専門研修 > 専門研修実績 > 専門医への軌跡 (ローテーション例など) > 脳神経外科
脳神経外科(2017年度までの旧制度)
専門医への軌跡 (ローテーション例など)
脳腫瘍、脳血管障害、頭部外傷、てんかん・・・幅広い分野の質の高い臨床を実践する脳外科教室は、スペシャリストを育てる熱い指導体制があります。
また、大学院での研究も非常にアクティブにおこなわれています。
ぜひ一度脳外科教室をお訪ねください!
http://www.med.nagasaki-u.ac.jp/nsurgery/
※画像をクリックすると拡大します。
専門医修得規定
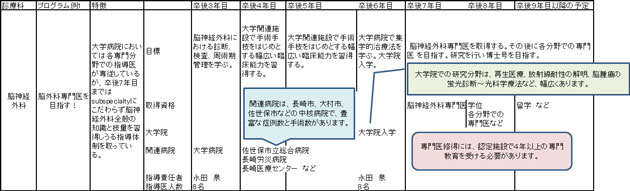
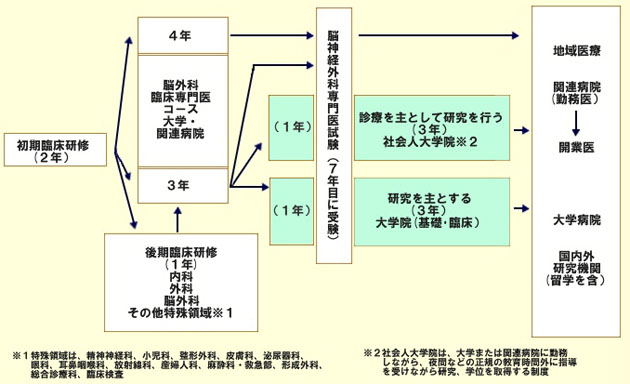
後期臨床研修
初期臨床研修後の概略
後期臨床研修プログラム
脳神経外科後期臨床研修(1年間)の概略
- 脳神経外科で取り扱う基本的疾患の病態と治療法を理解することを目標とする。特に、初期救急医療 における脳血管障害、頭部外傷など脳神経外科に特有な疾患に対する診察や応急処置、緊急手術 の適応決定、必要な種々の検査法の理解等を中心課題とする。さらに、脳神経外科手術の基本や、術前・ 術後管理について研修を行う。
- 『日本脳神経外科学会専門医』や『日本脳神経血管内治療学会専門医』『日本脳卒中学会専門医』『日本脊髄外科学会認定医』取得に向けての基礎的研修を行う。
- 担当患者の疾患についての症例報告を中心とした学会発表と論文執筆を行い、関連雑誌に投稿することで当該疾患のさらなる理解を深め、論文作成手順を学ぶ。
- 入局はいずれの時点でも可能
1.一般目標
- 脳神経外科で取り扱う基本的疾患の病態と治療法を理解することを目標とする。特に、初期救急医療における頭痛、めまい、失神、意識障害、けいれん発作などの症状や、脳血管障害、頭部外傷など脳神経外科に特有な疾患に対する脳神経外科的診察や応急処置、並びに緊急手術の適応の決定、必要な種々の検査法の理解等を中心課題とする。さらに、脳神経外科手術の基本や、頭蓋内圧亢進・けいれん発作といった病態に対する処置について、術前・術後管理の中で研修を行う。
- 『日本脳神経外科学会専門医』や『日本脳神経血管内治療学会専門医』『日本脳卒中学会専門医』『日本脊髄外科学会認定医』取得に向けての基礎的研修を行う。
2.行動目標
A:基礎的目標
(すでに初期研修で確立されているものと考えられるが、特に脳神経外科領域では思わぬ合併症など予測困難な重篤な事態も起こる可能性があり、患者及び家族との良好なコミュニケーションと信頼関係を築いておくことは重要である。)
- 患者及び家族とのより良い人間関係を確立しようと努める。
- 患者の持つ問題を心理的、社会的側面をも含め全人的にとらえて適切に判断し、必要に応じて説明・指導し、患者に理解させる能力を身につける。
- 他の医療スタッフと協調すること。
- 医療評価のできる適切なカルテ記載。
- 全身所見についての基本的な問診、診察ができる。
- 気管内挿管などの最低限の救急処置ができる。
- 中心静脈、動脈ラインなどの血管確保ができる。
B:専門的経験目標
- 病棟において主治医として患者を受け持ち、指導医とともに専門的診断及び治療を行う。
- 基本的問診に加え、頭痛、めまい、けいれんなどの主要徴候を正確適切に問診できる。
- 神経学的評価が行え、適切な補助検査を選択できる。
- 意識障害深度の判定ができ、その鑑別ができる。
- てんかん発作への初期対応ができる。
- 脳波の基本的理解ができる。
- 腰椎穿刺ができ、髄液検査の結果を解釈できる。
- 神経放射線学的診断(X線、CT、MRI)が、特に脳神経外科的救急疾患(脳出血、くも膜下出血、脳梗塞、急性硬膜外血腫、急性硬膜下血腫、脳挫傷)に対して確実にできる。
- 局所麻酔を行い、頭皮の損傷を縫合処置できる。
- 局所麻酔下に穿頭術の基本操作が行える。
- 穿頭術による慢性硬膜下血腫及び脳室ドレナージの手術が行える。
- 開頭術の基本操作(骨弁翻転まで)が行える。
- 開頭術による外傷性頭蓋内血腫(硬膜外、硬膜下)の手術が行える。
- 脳室腹腔シャント術の基本操作が行え、指導医とともに速やかに施行できる。
C:研究目標
- 教官の指導下に臨床研究(症例研究)を行う。
- 抄読会、文献レビュー、病理検討会、症例検討会などのカンファランスに参加し、発表、討論を行う。
- 関連学会に所属し、臨床研究報告を行う。
3.研修目標
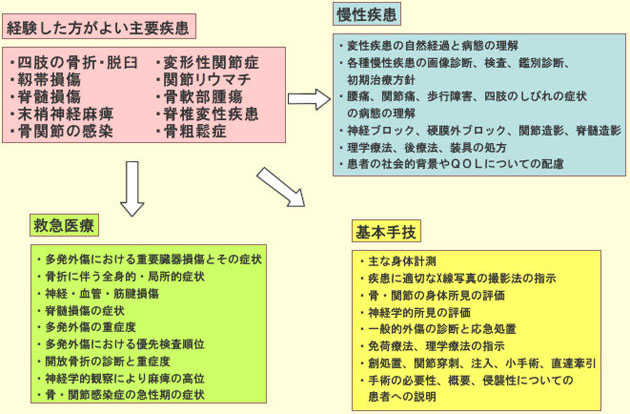
1.経験した方がよい疾患
- 脳血管障害:くも膜下出血(破裂脳動脈瘤)、未破裂脳動脈瘤、高血圧性脳内出血、脳動静脈奇形、もやもや病、硬膜動静脈ろう、脳梗塞(#1脳血栓症、脳塞栓症、一過性脳虚血発作、#2 ラクナ梗塞、アテローム血栓性脳梗塞、心原性塞栓症)、頚部頚動脈狭窄及び閉塞症、など。
- 脳腫瘍:神経膠(芽)腫、髄膜腫、下垂体腺腫、神経鞘腫、頭蓋咽頭腫、髄芽腫、胚細胞腫瘍、悪性リンパ腫、転移性脳腫瘍など。
- 頭部外傷:急性硬膜外(下)血腫、外傷性くも膜下出血、脳挫傷(外傷性脳内血腫)、慢性硬膜下地腫、陥没骨折など。
- 先天奇形&髄液循環障害:キアリ奇形、脊髄空洞症、水頭症、脊髄髄膜瘤など。
- 脊髄&脊椎:脊髄外傷、腫瘍、変形性脊椎症、動静脈奇形など。
- 機能的脳神経外科:顔面痙攣、三叉神経痛、てんかん。
2.研修すべき診断・検査
- 腰椎穿刺による髄液検査。
- 脳波
- X線、CT&3D-CT angiography、MRI&MRA、MRS、脳血管撮影
- SPECT(脳血流、腫瘍)
- 頚部エコー、経頭蓋ドプラー
3.研修すべき治療法
- 脳血管障害《直達手術》:脳動脈瘤ネッククリッピング術、開頭血腫除去術、定位的血腫吸引術、AVM摘出術、直接及び間接バイパス手術、頚動脈内膜剥離術。《血管内治療》:血栓溶解術、血管拡張術、ステント留置術、コイル塞栓術。《保存的治療》:脳梗塞の薬物療法、脳血管れん縮の治療、脳浮腫の治療、AVMに対する定位的放射線治療。
- 脳腫瘍《直達手術》:開頭による摘出術(ニューロナビゲーターや各種モニターの併用)、定位的生検術。《放射線治療》:外照射、定位的放射線治療。《免疫化学療法》
- 頭部外傷:開頭による頭蓋内血腫除去術、脳浮腫に対する減圧開頭術、陥没骨折整復術。
- 先天奇形及び水頭症:脳室腹腔シャント術、脊髄髄膜瘤閉鎖術、脊髄空洞症を伴うキアリ奇形に対する後頭蓋窩減圧・第1頚椎追及切除術。
- 機能的脳神経外科:顔面痙攣および三叉神経痛に対する神経血管減圧術。
4.週間スケジュール
- 回診:火曜・木曜:午前8時30分〜9時
- フィルムカンファランス:火曜・木曜:午後4時30分〜
- 抄読会:火曜・木曜:午前7時30分〜8時30分
- 脳腫瘍病理検討会:毎月1回
- リサーチディスカッション:毎月1回
5.専門医制度
- 日本脳神経外科学会専門医制度
- 日本脳神経血管内治療学会専門医制度
- 日本脳卒中学会専門医制度
- 日本脊髄外科学会認定医