ホーム > 医科専門研修 > 専門研修実績 > 専門医への軌跡(ローテーション例など) > 総合診療科
総合診療科(2017年度までの旧制度)
専門医への軌跡 (ローテーション例など)
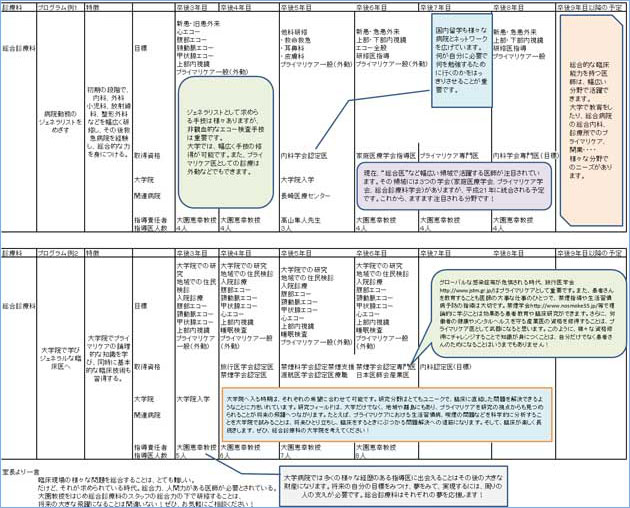
‘総合医’‘プライマリケア医’‘ジェネラリスト’‘家庭医’などの言葉が注目され、時には混乱しますが、いずれにせよ実力ある臨床医となることが先決です。 長崎大学総合診療科では、臨床的な実力プラスαが身につけられるプログラムを提供しています。 従来は、専門医から総合医へというパターンが多くみられましたが、最近では初めから総合医を目指す人も増えてきました。下記はそんな2人の先生の例を示します。
http://www.mh.nagasaki-u.ac.jp/soshin/
下記は先輩たちがどのように専門医・プロフェショナルになったかを示すキャリアの軌跡です。ぜひ、ご参照ください!
そして、<キャリア支援室のホームページを見た!>と、キャリア支援室または医局へお問い合わせください!
※画像をクリックすると拡大します。
専門医修得規定
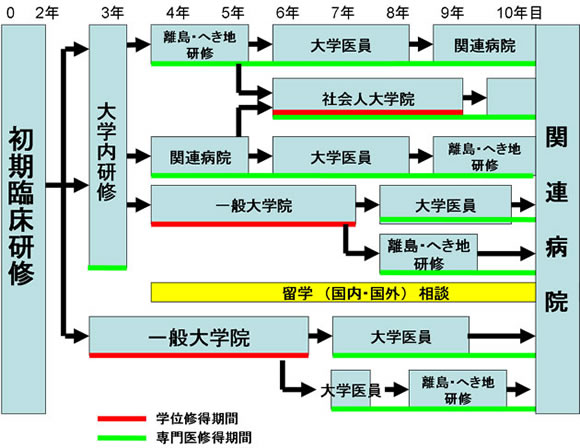
後期臨床研修
1.一般目標
総合診療科では、家庭・地域医療学、総合内科学、行動医学をベースに、地域・離島でのプライマリケアから高次の症候診断および治療、心の問題の患者に対する行動医学アプローチ、疾病予防まで、心と身体の両面から全人的に患者さんを診れる能力を有する総合診療医を養成する。認定資格として日本プライマリ・ケア学会認定医・専門医、日本内科学会認定医およびプライマリにおける行動医学を修得し、全人的医療を行える「総合診療医」を目指す。
2.行動目標
(1)外来において受け持ち医として新患および旧患を診察する。
(プリセプティング方式:基本的に単独診療、指導医のチェック体制)
(2)病室において入受け持ち医ないし指導医として以下の対象の入院患者の診断・治療を行う。
- 他の医療機関で診断が確定しない患者
- 入院必要なプライマリケア疾患
- 行動科学的アプローチの必要な心の問題を抱える患者
- 睡眠障害の患者
- 総合診療的診療の必要な多臓器に疾患を持つ患者
(3)指導医の指導の下、プライマリケアの現場で必要な臨床的研究から分子遺伝学的な研究までのトランスレーショナルリサーチを行う。
(4)ケースカンファレンスに参加し発表、討論を行う。
(5)総合診療科では卒後臨床研修終了後3~6年間を後期研修とし基本的に以下の医療機関での研修を行う。
- 長崎大学病院総合診療科(希望にて他科も含む):総合診療基本研修 1~2年
- 離島病院・診療所:地域・家庭医療(プライマリケア)研修 1~2年
- 総合病院:総合内科研修 1〜2年
*後期研修終了後は、希望により1〜3の診療医を選択する。
*大学院進学は適宜組み込むことが可能である。
(7)日本総合診療医学会、日本プライマリ・ケア学会、日本内科学会、行動医学会に所属し臨床研究報告、臨床研究発表、論文作成を行う。
3.研修目標
プライマリ・ケア医として下記common diseaseに対応できる幅広い医学知識、臨床能力を身につける。
(疾患)| 1)悪性腫瘍、2)緊張性頭痛、3)片頭痛、4)脳梗塞、5)脳出血、6)髄膜炎、7)痴呆、8)Parkinson病、9)うつ病、10)不安障害、11)結膜炎、12)急性中耳炎、13)アレルギー性鼻炎、14)良性発作性頭位眩暈症、15)風邪症候群・インフルエンザ、16)気管支喘息、17)過換気症候群、18)慢性閉塞性肺疾患、19)肺炎、20)自然気胸、21)不整脈、22)起立性低血圧、23)高血圧症、24)狭心症、25)うっ血性心不全、26)心筋梗塞、27)大動脈瘤、28)急性胃炎、29)急性腸炎、30)胃・十二指腸潰瘍、31)過敏性腸症候群、32)腸閉塞、33)便秘症、34)痔疾、35)急性肝炎、36)慢性肝炎、37)肝硬変、38)胆のう炎、39)胆石症、40)急性膵炎、41)慢性膵炎、42)鉄欠乏性貧血、43)腎炎、44)急性腎不全、45)慢性腎不全、46)尿路結石、47)尿路感染症、48)前立腺肥大症、49)甲状腺機能亢進症、50)甲状腺機能低下症、51)糖尿病、52)肥満症、53)痛風、54)高脂血症、55)骨粗鬆症、56)全身性エリテマトーデス、57)慢性関節リウマチ、58)変形性関節症、59)腰痛症、60)肩関節周囲炎、61)頸肩腕症候群、62)湿疹、63)薬疹など |
| 1)発熱、2)全身倦怠、3)食欲不振、4)頭痛、5)めまい、6)不眠、7)リンパ節腫脹、8)胸痛、9)腹痛、10 )腰痛、11)四肢のしびれなどさまざまな症状を呈する患者群に的確に対応し、診断・初期治療計画を立案できる能力を身につける。 |
(2)および(3) 研修すべき診断・検査・治療法
-
心のケア:行動医学の理解
不安障害、パニック障害、うつ病など、身体化症状を呈する患者群に対して行動医学的アプローチを含めた的確な診療を行うことができる。 SDS, STAI検査、認知行動療法、睡眠剤、SSRI(SNRI)による治療 - 睡眠障害(SAS, 睡眠時異常症)の診断・治療 PSG検査、CPAP療法
-
地域・離島医療
大学病院および離島関連病院での研修を行い、地域でのニーズの違いを理解し、地域連携、在宅医療・福祉などの医療を実践できる。 -
疾病予防
禁煙指導、食事指導、運動指導を中心とした疾病予防教育、健康推進教育、行動変容について習得する。ニコチン代替療法、行動変容 -
習得すべき検査
1)動脈硬化検査(頚動脈エコー、脈波伝導速度)、2)心臓エコー検査、3)ホルター心電図、4)腹部超音波検査、5)上部消化器内視鏡検査、6)下部消化器内視鏡検査、7)消化管X線検査、8))XーP(胸腹部、骨)、CTスキャン読影、9)腎機能・尿検査、10)腰椎穿刺、
4,週間スケジュール
| 午前 | 午後〜夕 | |
|---|---|---|
| 月 | 総合診療外来・病棟 |
外来・病棟 |
| 火 | 総合診療外来・病棟 胃カメラ、腹部エコー |
睡眠障害外来(睡眠・ストレス) |
| 水 | 総合診療外来・病棟 |
外来・病棟 16:00症例カンファレンス(指導医) |
| 木 |
総合診療外来・病棟 行動科学外来 |
14:00症例カンファレンス(入院、外来新患者) 教授回診、18:00医局会・ミニレクチャー |
| 金 |
総合診療外来・病棟 行動科学外来 |
外来・病棟 動脈硬化外来(脈波伝導速度検査、心臓エコー検査) |
* 外来:8:30~17:00, 入院ベッド 13階西病棟